- El sistema nervioso central (SNC) se desarrolla a partir de un engrosamiento dorsal del ectodermo, la placa neural, que aparece aproximadamente hacia la mitad de la tercera semana. La placa neural es inducida por la notocorda y el mesénquima paraaxial subyacentes.
- La placa neural muestra un plegamiento con formación de un surco neural que muestra a su vez pliegues neurales a cada lado. Cuando los pliegues neurales comienzan a fusionarse para formar el tubo neural al comienzo de la cuarta semana, algunas células neuroectodérmicas no quedan incluidas en dichos pliegues sino que se mantienen entre el tubo neural y la superficie ectodérmica a cada lado, constituyendo la cresta neural. A medida que los pliegues neurales se fusionan para formar el tubo neural, sus extremos se mantienen abiertos. Las aberturas en cada uno de los extremos, es decir, los neuroporos rostral y caudal, comunican con la cavidad amniótica. El cierre del neuroporo rostral se produce hacia el día 25 y el del neuroporo caudal 2 días después.
- El extremo craneal del tubo neural forma el encéfalo, cuyos primordios son el prosencéfalo, el mesencéfalo y el rombencéfalo. El prosencéfalo da lugar a los hemisferios cerebrales y al diencéfalo. El mesencéfalo se convierte en el mesencéfalo del adulto y el rombencéfalo da lugar a la protuberancia, el cerebro y el bulbo raquídeo. El resto del tubo neural se convierte en la médula espinal.
- La luz del tubo neural (canal neural) da lugar a los ventrículos cerebrales y al canal central del bulbo raquídeo y la médula espinal. Las paredes del tubo neural aumentan de grosor debido a la proliferación de sus células neuroepiteliales. Estas células son el origen de todos los nervios y las células de la macroglía en el SNC. La microglía procede de las células mesenquimales que alcanzan el SNC a través de los vasos sanguíneos.
- La hipófisis se desarrolla a partir de dos partes completamente distintas (v. tabla 17-1): un crecimiento ectodérmico del estomodeo en dirección superior, el divertículo hipofisario que forma la adenohipófisis, y un crecimiento neuroectodérmico del diencéfalo en dirección inferior, el divertículo neurohipofisario, que forma la neurohipófisis.
- Las células de los ganglios craneales, espinales y autonómicos proceden de las células de la cresta neural que se originan en la cresta neural. Las células de Schwann, que llevan a cabo la mielinización de los axones localizados fuera de la médula espinal, también tienen su origen en la cresta neural. De la misma forma, la mayor parte del SNA y todo el tejido cromafín, incluyendo la médula suprarrenal, procede de las células de la cresta neural.
- Los defectos congénitos del SNC son frecuentes (unos 3 casos por cada 1.000 recién nacidos). Los defectos del tubo neural (DTN) relacionados con las alteraciones en el cierre del tubo neural son los defectos congénitos más graves (p. ej., la espina bífida quística). Algunos defectos congénitos se deben a factores genéticos (p. ej., alteraciones en el número de los cromosomas, como la trisomía 21); otros están causados por factores ambientales, como los agentes infecciosos, medicamentos y enfermedades metabólicas. Finalmente, otros defectos del SNC se deben a una combinación de factores genéticos y ambientales (herencia multifactorial).
- Los defectos congénitos muy graves (p. ej., la meroencefalia) son incompatibles con la vida. Los defectos congénitos graves (p. ej., espina bífida con mielomeningocele) originan discapacidad funcional (p. ej., parálisis muscular en los miembros inferiores).
- Hay dos tipos principales de hidrocefalia: la hidrocefalia obstructiva o no comunicante (el bloqueo del flujo del LCR en el sistema ventricular) y la hidrocefalia no obstructiva o comunicante (bloqueo del flujo del LCR en el espacio subaracnoideo). En la mayor parte de los casos, la hidrocefalia congénita se asocia a espina bífida con mielomeningocele.
- La deficiencia mental puede deberse a alteraciones cromosómicas que tienen lugar durante la gametogénesis, a trastornos metabólicos, al abuso del alcohol por parte de la madre o a infecciones durante la vida prenatal.
lunes, 9 de julio de 2018
Sistema Nervioso
Aparato Digestivo y Genitourinario
Aparato Digestivo
- El intestino primitivo se forma a partir de la parte dorsal de la vesícula umbilical, que queda incorporada en el embrión. El endodermo del intestino primitivo origina el revestimiento epitelial del tracto alimentario, excepto en sus partes craneal y caudal, que derivan del ectodermo del estomodeo y de la membrana cloacal, respectivamente. Los componentes del músculo y el tejido conjuntivo del tracto alimentario proceden del mesénquima esplácnico que rodea el intestino primitivo.
- El intestino primitivo anterior da origen a las estructuras siguientes: faringe, parte inferior del sistema respiratorio, esófago, estómago, parte proximal del duodeno, hígado, páncreas y aparato biliar. Dado que la tráquea y el esófago tienen un origen común a partir del intestino primitivo anterior, la partición incompleta por el tabique traqueoesofágico da lugar a cuadros de estenosis o atresia, con o sin fístula entre ambas estructuras.
- El divertículo hepático, que es el primordio del hígado, la vesícula biliar y el sistema ductal biliar, es una evaginación del revestimiento epitelial endodérmico del intestino primitivo anterior. Los cordones de células hepáticas epiteliales se desarrollan a partir del divertículo hepático y crecen en el septo transverso. Entre las capas del mesenterio ventral, que proceden del tabique transversal, las células primordiales se diferencian hacia la formación de los tejidos hepático y de revestimiento de los conductos del sistema biliar.
- La atresia duodenal congénita se debe a la falta de vacuolización y recanalización tras la fase normal del desarrollo del duodeno de consistencia sólida. Generalmente, las células epiteliales degeneran y esto hace que se recupere la luz del duodeno. La obstrucción del duodeno también puede deberse a un páncreas anular o a una estenosis pilórica.
- El páncreas se desarrolla a partir de las yemas pancreáticas que se forman en el revestimiento endodérmico del intestino primitivo anterior. Cuando el duodeno experimenta una rotación hacia la derecha, la yema pancreática ventral se desplaza dorsalmente y se fusiona con la yema pancreática dorsal. La yema pancreática ventral forma la mayor parte de la cabeza del páncreas, incluyendo el proceso unciforme. La yema pancreática dorsal forma el resto del páncreas. En algunos fetos, los sistemas ductales de las dos yemas no se fusionan y, en consecuencia, se forma un conducto pancreático accesorio.
- El intestino primitivo medio da origen al duodeno (la parte distal a la entrada del colédoco), el yeyuno, el íleon, el ciego, el apéndice, el colon ascendente y la mitad o las dos terceras partes derechas del colon transverso. El intestino primitivo medio forma un asa umbilical del intestino con forma de «U» que experimenta una herniación hacia el cordón umbilical durante la sexta semana debido a que no tiene espacio en el abdomen. Mientras está en el cordón umbilical, el asa del intestino primitivo medio rota 90° en el sentido antihorario. Durante la semana 10, el intestino regresa al abdomen y rota 180° adicionalmente.
- Se pueden producir cuadros de onfalocele, rotación intestinal anómala y fijación anómala del intestino a consecuencia de la falta de retorno a la cavidad abdominal o de la rotación anómala del intestino. Dado que el intestino es normalmente una estructura sólida durante la quinta y sexta semana, se producen cuadros de estenosis (obstrucción parcial), atresia (obstrucción completa) y duplicaciones cuando no tiene lugar la recanalización o bien ésta se produce de forma anómala. Pueden persistir restos del conducto onfaloentérico. Los divertículos ileales son frecuentes; sin embargo, sólo de manera excepcional presentan inflamación y causan dolor.
- El intestino primitivo posterior da lugar al tercio o la mitad izquierdos del colon transverso, los segmentos descendente y sigmoide del colon, el recto y la parte superior del conducto anal. La parte inferior del conducto anal se desarrolla a partir de la fosa anal. La parte caudal del intestino primitivo posterior divide la cloaca en el seno urogenital y el recto. El seno urogenital da lugar a la vejiga y la uretra. El recto y la parte superior del conducto anal están separados del exterior por el tapón epitelial. Esta masa de células epiteliales desaparece hacia el final de la octava semana.
- La mayor parte de las anomalías anorrectales se deben a la división anómala de la cloaca en el recto y el conducto anal, en su parte posterior, y en la vejiga y la uretra, en su parte anterior. La interrupción del crecimiento o la desviación del tabique anorrectal causan la mayoría de las anomalías anorrectales, como la atresia y las fístulas rectales entre el recto y la uretra, la vejiga o la vagina.
Aparato Genitourinario
- El desarrollo del sistema urinario está íntimamente asociado al desarrollo del sistema genital.
- El sistema urinario se desarrolla antes que el sistema genital.
- Se desarrollan tres sistemas renales sucesivos: pronefros (no funcional), mesonefros (órganos excretores temporales) y metanefros (primordio de los riñones permanentes).
- El metanefros se desarrolla a partir de dos orígenes: uno es la yema ureteral, que da lugar al uréter, la pelvis renal, los cálices renales y los túbulos colectores, y el otro es el blastema metanéfrico, que da lugar a las nefronas.
- Al principio, los riñones se localizan en la pelvis pero después se mueven gradualmente hacia el abdomen. Esta aparente migración se debe al crecimiento desproporcionado de las regiones lumbar y sacra del feto.
- Son frecuentes las malformaciones congénitas de los riñones y los uréteres. La división incompleta de la yema ureteral da lugar a un uréter doble y a un riñón supernumerario. Aparece un riñón ectópico con rotación anómala cuando el riñón en fase de desarrollo se mantiene en su localización embrionaria en la pelvis.
- La vejiga se desarrolla a partir del seno urogenital y del mesénquima esplácnico adyacente. La uretra femenina y la mayor parte de la uretra masculina tienen un origen similar.
- La extrofia de la vejiga se debe a un defecto infrecuente de la pared corporal medial a través del cual protruye la pared posterior de la vejiga en la pared abdominal. El epispadias es una anomalía frecuente en los fetos de sexo masculino y consiste en la abertura de la uretra en el dorso del pene.
- El sistema genital se desarrolla estrechamente asociado al sistema urinario. El sexo cromosómico queda establecido en el momento de la fecundación, pero las gónadas no adquieren las características sexuales específicas hasta la séptima semana.
- Las células germinales primordiales se forman en la pared de la vesícula umbilical durante la cuarta semana y migran hacia las gónadas en desarrollo, en donde se diferencian hacia células germinales (ovogonias/espermatogonias).
- Los genitales externos no adquieran sus características masculinas o femeninas distintivas hasta la semana 12. Los genitales se desarrollan a partir de primordios que son idénticos en ambos sexos.
- El sexo gonadal está determinado por el factor determinante de los testículos (TDF, testesdetermining factor), que se localiza en el cromosoma Y. El TDF dirige la diferenciación testicular. Las células intersticiales (células de Leydig) producen testosterona, que estimula el desarrollo de los conductos mesonéfricos hacia la formación de los conductos genitales masculinos. La testosterona también estimula el desarrollo de los genitales externos indiferenciados hacia la formación del pene y el escroto. La sustancia inhibidora mülleriana (MIS, müllerian-inhibiting substance), producida por las células de Sertoli, inhibe el desarrollo de los conductos paramesonéfricos (primordios de los conductos genitales femeninos).
- En ausencia de un cromosoma Y y en presencia de dos cromosomas X se desarrollan los ovarios, los conductos mesonéfricos experimentan una regresión y los conductos paramesonéfricos se transforman en el útero y en las trompas uterinas; la vagina se desarrolla a partir de la placa vaginal derivada del seno urogenital y los genitales externos indiferentes se transforman en el clítoris y los labios (mayores y menores).
- Las personas con trastorno del desarrollo sexual (TDS) ovotesticular (hermafroditismo verdadero) poseen tejidos ovárico y testicular, así como genitales internos y externos variables. Los errores en la diferenciación sexual dan lugar al seudohermafroditismo. En las personas con TDS 46,XY (seudohermafroditismo masculino), los testículos fetales no producen cantidades suficientes de hormonas masculinizantes o bien las estructuras sexuales muestran una insensibilidad tisular frente a dichas hormonas. El TDS 46,XX (seudohermafroditismo femenino) se debe habitualmente a hiperplasia suprarrenal congénita (HSC), un trastorno de las glándulas suprarrenales fetales que cursa con producción excesiva de andrógenos y masculinización de los genitales externos.
- Las malformaciones del tracto genital femenino, como el útero doble, en su mayoría se deben a la fusión incompleta de los conductos paramesonéfricos. La criptorquidia y los testículos ectópicos ocurren por alteraciones en el descenso testicular.
- La hernia inguinal congénita y el hidrocele se deben a la persistencia del proceso vaginal. La falta de fusión de los pliegues uretrales en los fetos de sexo masculino da lugar a diversos tipos de hipospadias.
Aparato Respiratorio
- Hacia la cuarta semana aparece un divertículo laringotraqueal en el suelo de la faringe primitiva.
• El divertículo laringotraqueal se separa del intestino primitivo anterior por una serie de pliegues
traqueoesofágicos que se fusionan formando un tabique traqueoesofágico. Este tabique da lugar a la
formación del esófago y del tubo laringotraqueal.
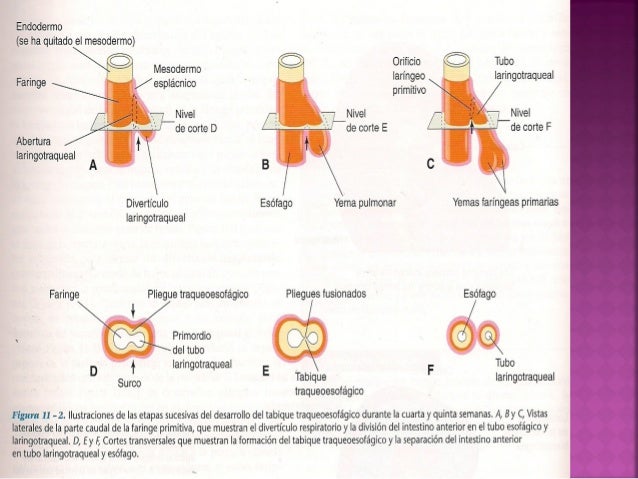
- El endodermo del tubo laringotraqueal da origen al epitelio de los órganos respiratorios inferiores y de las glándulas traqueobronquiales. El mesénquima esplácnico que rodea al tubo laringotraqueal forma el tejido conjuntivo, el cartílago, el músculo y los vasos sanguíneos y linfáticos de estos órganos.
- El mesénquima de los arcos faríngeos contribuye a la formación de la epiglotis y del tejido conjuntivo de la laringe. Los músculos laríngeos proceden del mesénquima de los arcos faríngeos caudales. Los cartílagos laríngeos proceden de las células de la cresta neural.
- El extremo distal del divertículo laringotraqueal da lugar a una yema respiratoria que se divide en dos yemas bronquiales. Cada yema bronquial aumenta de tamaño al poco tiempo formando un bronquio principal y, después, el bronquio principal se subdivide en las ramas lobares, segmentarias y subsegmentarias.
- Cada yema bronquial terciaria (yema bronquial segmentaria) representa, junto con el mesénquima adyacente, el primordio de un segmento broncopulmonar. El proceso de ramificación continúa hasta que se forman aproximadamente 17 niveles. Después del nacimiento se desarrollan vías respiratorias adicionales hasta que se alcanza un total aproximado de 24 niveles de ramificación.
- El desarrollo pulmonar se divide en cuatro estadios: seudoglandular (6-16 semanas), canalicular (16-26 semanas), sacos terminales (entre la semana 26 y el nacimiento) y alveolar (entre la semana 32 y aproximadamente los 8 años de edad).
- Hacia las semanas 20 a 22, los neumocitos tipo II comienzan a producir surfactante pulmonar. La deficiencia de surfactante da lugar al síndrome de dificultad respiratoria (SDR) o enfermedad de la membrana hialina (EMH).
- La fístula traqueoesofágica (FTE), que se debe a la falta de partición del intestino primitivo anterior en el esófago y la tráquea, se suele asociar a atresia esofágica
Sistema musculo esquelético, histología de los tejidos muscular, oseo y cartilaginoso
Sistema Esquelético
- El sistema esquelético se desarrolla a partir del mesénquima que procede del mesodermo y de la cresta neural. En la mayor parte de los huesos, como, por ejemplo, en los huesos largos de los miembros, el mesénquima condensado experimenta un proceso de condrificación con formación de modelos de hueso cartilaginoso. Los centros de osificación aparecen en estos modelos hacia el final del período embrionario y los huesos experimentan más adelante osificación endocondral. Algunos huesos, como los de la bóveda craneal y la cara, se desarrollan a través de un proceso de osificación membranosa.
- La columna vertebral y las costillas se desarrollan a partir de células mesenquimales procedentes de los esclerotomas de los somitas. Cada vértebra se forma por la fusión de una condensación de la mitad caudal de un par de esclerotomas con la mitad craneal del par subyacente de esclerotomas.
- El cráneo se desarrolla de forma diferente en el neurocráneo y el viscerocráneo, cada uno de los cuales presenta componentes membranosos y cartilaginosos. El neurocráneo forma la bóveda craneal y el viscerocráneo forma el esqueleto de la cara.
- El esqueleto apendicular se desarrolla a partir de la osificación endocondral de los modelos de hueso cartilaginoso que se forman en el mesénquima de los miembros en desarrollo.
- Las articulaciones pueden ser fibrosas, cartilaginosas y sinoviales. Se desarrollan a partir del mesénquima interzonal que queda entre los primordios de los huesos. En una articulación fibrosa, el mesénquima interzonal se diferencia hacia la formación de un tejido conjuntivo fibroso denso. En una articulación cartilaginosa, el mesénquima que se localiza entre los huesos se diferencia hacia la formación de cartílago. En una articulación sinovial se forma una cavidad sinovial dentro del mesénquima interzonal debido a que desaparecen las células. El mesénquima también da lugar a la membrana sinovial, la cápsula articular y los ligamentos de la articulación
Sistema Muscular
- El desarrollo del músculo tiene lugar a través de la formación de los mioblastos, que proliferan para formar los miocitos.
- El músculo esquelético procede de las regiones de los miotomas de los somitas.
- Parte de los músculos de la cabeza y el cuello proceden del mesénquima de los arcos faríngeos.
- Los músculos de los miembros se desarrollan a partir de las células precursoras miogénicas que rodean a los huesos en los miembros.
- El músculo cardíaco y la mayor parte del músculo liso proceden del mesodermo esplácnico.
- La ausencia o variación de algunos músculos es frecuente y generalmente tiene pocas consecuencias clínicas.
Desarrollo embrionario y fetal, formación del disco embrionario bilaminar. Desarrollo de los cuatro tejidos básicos a partir de las 3 capas germinales
Fecundación
La fecundación es el proceso en el cual se realiza la unión del espermatozoide y el óvulo.
Comienza en el momento en que los espermatozoides ingresan a la vagina durante el coito y se desplazan hasta llegar a las trompas de Falopio, una vez allí se une al óvulo y lo fecunda.

Comienza en el momento en que los espermatozoides ingresan a la vagina durante el coito y se desplazan hasta llegar a las trompas de Falopio, una vez allí se une al óvulo y lo fecunda.
Desarrollo Embrionario o Embriogénesis
Pasadas las 24 horas de la unión entre el óvulo y el espermatozoide empieza la segunda etapa de la gestación, denominada periodo embrionario. Aquí es cuando ocurre la creación y desarrollo del embrión. Este periodo también se caracteriza por pasar por diferentes etapas hasta concluir y dar lugar al feto
El desarrollo del embrión se lo divide en tres trimestres:
- Primer trimestre
- Segundo trimestre
- Tercer trimestre

- DIA 1
- DIA 2
- DIA 3

Comienza el proceso de anidación: fijación del embrión al endometrio, la mullida capa que recubre el útero por dentro.

Se origina a partir de la masa celular interna y se sitúa entre el endodermo y el ectodermo. Es el origen del sistema esquelético, los músculos, los aparatos circulatorio y reproductor.
Se forma a través del proceso de mitosis del ectodermo, situada entre el ectodermo y el endodermo.

- DIA 4
- DIA 5
- El que conformará el embrión(células de la madre)
- El que dará forma al trofoblasto: Capa celular que rodea a los blastómeros y que tiene como función la nutrición.
El embrión se compone de 8 células.

MESODERMO
Capa germinal media.Se origina a partir de la masa celular interna y se sitúa entre el endodermo y el ectodermo. Es el origen del sistema esquelético, los músculos, los aparatos circulatorio y reproductor.
Se forma a través del proceso de mitosis del ectodermo, situada entre el ectodermo y el endodermo.

ENDODERMO
Capa germinal más interna.Aparece siempre cuando una capa de células se proyecta hacia afuera a partir de la masa celular interna que crece alrededor del blastocele.
Es el origen del intestino, el hígado, el páncreas, los pulmones y la mayor parte de los órganos internos.
Desarrollo de los 4 tejidos
Se originan a partir de las 3 capas germinativas y se lo encuentra en forma de revestimiento.Los tejidos básicos son:
- Epitelial
- Conjuntivo
- Muscular
- Nervioso
Biología del desarrollo, diferenciación y crecimiento celular
Puntos más importantes:
- Un organismo pluricelular se desarrolla a partir de una sola célula (el cigoto) para dar lugar a una colección de muchos tipos de células diferentes, organizadas en tejidos y órganos.
- El desarrollo implica la división celular, la formación del eje corporal, el desarrollo de tejidos y órganos, y la diferenciación celular (el lograr una identidad de tipo celular definitiva).
- Durante su desarrollo, las células utilizan tanto información intrínseca, o heredada, como señales intrínsecas de las vecinas para "decidir sobre" su comportamiento e identidad.
- Por lo general, las células se vuelven cada vez más restringidas en su potencial de desarrollo (los tipos de células que pueden producir) a medida que avanza el desarrollo.
Introducción
Tu, amigo mío, eres una colección de más de 30 billones de células que caminan, hablan, piensan y aprenden. Pero no siempre fuiste tan grande y complejo. De hecho, tu (como todos los demás seres humanos del planeta) comenzaste como una sola célula: un cigoto, o el producto de la fertilización. Entonces, ¿como se formó tu complejo y sorprendente cuerpo?El desarrollo: panorama general
Durante el desarrollo, un humano u otro organismo pluricelular, llevan a cabo una sorprendente transformación, una tan impresionante como la metamorfósis de una oruga que se convierte en una mariposa. En el transcurso de horas, días o meses, el organismo pasa de ser una sola célula llamada cigoto(el producto del encuentro del óvulo y el espermatozoide), a una inmensa y bien organizada colección de células, tejidos y órganos.A medida que el embrión se desarrolla, sus células se dividen, crecen y migran en patrones específicos para producir un cuerpo cada vez más elaborado. Para funcionar correctamente, ese cuerpo necesita ejes bien definidos (como cabeza-cola). También necesita una colección específica de órganosmulticelulares y otras estructuras ubicados en los lugares correctos a lo largo de los ejes y conectados entre sí de la forma adecuada.
Las células del cuerpo de un organismo deben también especializarse en muchos tipos funcionalmente diferentes a medida que el desarrollo continúa. Tu cuerpo (o inclusive el de un recién nacido) contiene una amplia variedad de tipos celulares diferentes, desde neuronas, a células hepáticas, hasta células sanguíneas. Cada uno de estos tipos celulares se encuentra solo en ciertas partes del cuerpo—en ciertos tejidos de ciertos órganos—donde su función es necesaria.
¿Y cómo se va dando esta intricada danza celular? El desarrollo está en su mayor parte bajo el control de genes. Los tipos de células maduras del cuerpo, como las neuronas y células hepáticas, expresan diferentes conjuntos de genes, que les dan sus propiedades y funciones únicas. De la misma manera, las células durante su desarrollo también expresan conjuntos específicos de genes. Estos patrones de expresión genética guían el comportamiento de las células y les permiten comunicarse con sus vecinas, lo que coordina el desarrollo.
En este artículo y los siguientes, veremos más de cerca principios y ejemplos de desarrollo.
Algunos procesos básicos del desarrollo
Cada organismo se desarrolla de diferente forma, pero hay algunas cosas básicas que deben suceder durante el desarrollo embrionario de casi cualquier organismo.- El número de células debe incrementarse por división.
- Deben formarse ejes corporales (cabeza-cola, derecha-izquierda, etc.).

- Se deben formar tejidos, además los órganos y estructuras deben adoptar sus formas.

- Las células individuales deben adquirir su identidad definitiva de tipo celular (p.ej. neurona).

Para ser más claros, estos procesos no son eventos separados que suceden uno después del otro, sino que se llevan a cabo de manera simultánea a medida que el embrión se desarrolla.
Por ejemplo, los diferentes ejes corporales (como cabeza-cola, izquierda-derecha) se establecen en momentos diferentes durante el desarrollo temprano, mientras las células del embrión están dividiéndose. De manera similar, la formación de un órgano requiere división celular para su creación, así como diferenciación (células que adoptan su identidad definitiva) para asegurar que las células correctas formen parte de las partes correctas del órgano.
Fuentes de información en el desarrollo
¿Cómo saben las células lo que deben hacer durante el desarrollo? Es decir, ¿cómo sabe una célula el momento y la forma para migrar, dividirse y diferenciarse? En términos generales, hay dos tipos de información que guían el comportamiento de las células:- Información intrínseca (linaje) heredada de la célula madre por división celular. Por ejemplo, una célula puede heredar moléculas que le "digan" que pertenece al grupo de células neuronales o nerviosas.

- Información extrínseca (posicional) recibida de los alrededores de la célula. Por ejemplo, una célula puede recibir señales químicas de su vecina, para convertirse en un tipo particular de fotoreceptor (neurona que detecta la luz).

Durante el desarrollo, las células utilizan con frecuencia información intrínseca y extrínseca para tomar decisiones acerca de su identidad y comportamiento. ¡Por supuesto que en realidad no "deciden" al pensar en el problema como lo haríamos tú y yo! En su lugar, las células toman decisiones de la forma que lo haría una calculadora o una computadora: mediante genes y proteínas para realizar operaciones lógicas que calculan la mejor respuesta.
Diferenciación, determinación y células madre
Durante el desarrollo, las células tienden a quedar cada vez más restringidas en su "potencial de desarrollo." Es decir, los tipos de células que pueden producir por división celular (o en las que se pueden convertir directamente) cada vez son menos.Por ejemplo, un cigoto humano puede dar origen a todos los tipos de células del cuerpo humano, así como las células que componen la placenta. Para usar vocabulario del campo de las células madre, esta habilidad de dar origen a todos los tipos celulares del cuerpo y placenta, hace del cigoto una célula totipotente. Sin embargo después de varias etapas de división celular, las células del embrión pierden su habilidad para dar origen a células de la placenta y quedan más restringidas en su potencial (pluripotente)^44start superscript, 4, end superscript. Estos cambios son debidos a alteraciones en el conjunto de genes expresados en las células.
Con el tiempo, las células del embrión se dividen en tres diferentes grupos conocidos como capas germinales: mesodermo, endodermo y ectodermo. Cada capa germinal, bajo circunstancias normales, dará origen a un conjunto determinado de tejidos y órganos.

A medida que las células de una capa germinal continúan dividiéndose, interactuando con sus vecinas y leyendo su información interna, sus "opciones" de destino celular serán cada vez más escasas. Al principio, las células pueden estar especificadas, marcadas para cierto destino, pero ser capaces de cambiar con las señales adecuadas. Más adelante, pueden convertirse en determinadas, lo que significa que están comprometidas con cierto destino de manera irreversible. Una vez que una célula es determinada, aunque se le mueva a un nuevo ambiente, se diferenciará como el tipo de célula para el que se ha comprometido.
Al final, la mayoría de las células en el cuerpo se diferencian o adoptan una identidad estable y definida. Algunos ejemplos de tipos de células diferenciadas en el cuerpo humano incluyen las neuronas, las células que recubren el intestino y los macrófagos en el sistema inmune que devoran invasores bacterianos. Cada tipo de célula diferenciada tiene un patrón de expresión genética específico que mantiene estable. Los genes expresados en un tipo de célula especifican proteínas y ARN funcionales necesarios para ese tipo celular en particular, que le dan la estructura y función correctas para hacer su trabajo.

Por ejemplo, el diagrama de arriba muestra dos genes expresados de manera diferente en una célula hepática y una neurona. Uno de ellos, que codifica parte de una enzima que descompone el alcohol y otras toxinas, se expresa solo en la célula hepática (y no en la neurona). El otro, que codifica un neurotransmisor, se expresa solo en la neurona (y no en la célula hepática). Muchos otros genes se expresarían de manera distinta en estos dos tipos celulares.
Células madre adultas
No todas las células en el cuerpo humano se diferencian. Algunas células en el cuerpo adulto conservan la habilidad de dividirse y producir múltiples tipos de células. Entre ellas están las células madre adultas, que por lo general son multipotentes: pueden producir más de un tipo de célula, pero no una gran variedad. Por ejemplo, los hemocitoblastos de la médula ósea pueden generar todos los tipos de célula del sistema sanguíneo (abajo), pero no otros tipos como neuronas o células de la piel.
La marca distintiva de las células madre es que experimentan una división celular asimétrica, producen dos células hijas diferentes entre sí. Una de las hijas sigue siendo una célula madre, un proceso llamado autorenovación (la celula en división se "renueva" a sí misma creando una hija funcionalmente idéntica). La otra célula hija adopa una identidad diferente, ya sea al diferencirse directamente como un tipo de célula necesaria o al sufrir divisiones adicionales para crear más células.

Suscribirse a:
Comentarios (Atom)

